Cirugía vaginal reconstructiva utilizando una malla
El prolapso de la vagina o del útero es una condición común que causa síntomas como un bulto en la vagina o sensación de plenitud vaginal, dificultad para evacuar u orinar, así como dolor de espalda. Cerca del 11% de las mujeres requieren de cirugía para tratar estas condiciones durante su vida. El prolapso ocurre como resultado del daño a las estructuras de soporte del útero o de la vagina. El prolapso puede ser reparado quirúrgicamente ya sea mediante una cirugía vaginal o abdominal; empleando suturas para reparar el propio tejido del cuerpo (cirugía tradicional) o bien utilizando implantes de malla para ayudar a soportar el tejido debilitado.
In this Health Topic
El prolapso vaginal puede recurrir después de que ha sido tratado mediante cirugía convencional. Esto sobre todo cuando se encuentra involucrada la pared anterior de la vagina (prolapso de la vejiga o cistocele), y en presencia de factores de riesgo como obesidad, tos crónica, constipación, actividades que involucren cargar cosas pesadas o bien pujar. Esto se conoce como recurrencia del prolapso.
El objetivo de utilizar un implante de malla es reforzar el tejido natural que ha fallado en soportar a los órganos pélvicos, restaurar el soporte de la vejiga, útero o intestino y evitar que estos protruyen hacia la vagina.
La malla puede ser de diferentes tipos, incluyendo injertos biológicos (derivados de humanos o animales), sintéticos, absorbibles (que se disuelven en el cuerpo de manera paulatina), o bien permanentes (se quedan definitivamente en el cuerpo). La malla puede ser utilizada para reparar el prolapso aislado de la pared anterior de la vagina (cistocele) o de la pared posterior de la vagina (rectocele) o bien ambos simultáneamente. También se puede emplear para darle mayor soporte al útero (matriz) en mujeres que sufren de prolapso uterino o bien para tratar el prolapso de la cúpula vaginal (descenso del techo de la vagina después de una histerectomía).
Se realiza una incisión en la piel de la vagina y del tejido de sostén (fascia) y son entonces separados de los órganos que se encuentran alrededor (vejiga, intestino, dependiendo del sitio del prolapso). El implante de malla es introducido debajo de la piel de la vagina y de la fascia (figura 1 y 2).
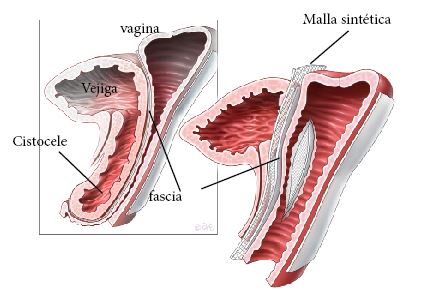
Figura 1- Reparación del prolapso: compartimiento anterior (reparación del cistocele), usando malla sintética.
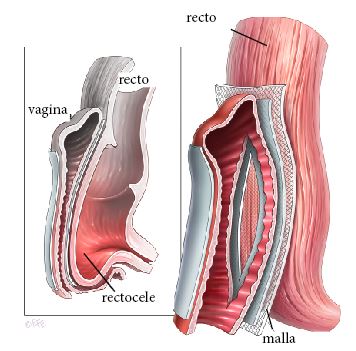
Figura 2- Reparación del prolapso: compartimiento posterior (rectocele / enterocele), utilizando malla sintética.
Diferentes técnicas han sido empleadas para colocar y mantener el injerto en su lugar. Entre estos se incluye fijar los “brazos” de los injertos a través de pequeñas incisiones en la parte interna de las ingles y/o glúteos o anclajes especiales que permiten fijar la malla a estructuras firmes en la pelvis (como el ligamento sacroespinoso). Si se emplea una malla sintética, el nuevo tejido crecerá a través de los orificios del implante y la malla quedará incorporada al resto del cuerpo. La mayor parte de los injertos biológicos son absorbidos en un periodo de 6 a 9 meses para ser reemplazados por nuevo tejido de soporte producido por el cuerpo.
Actualmente hay evidencia disponible que sugiere que la malla puede ser más efectiva que una cirugía tradicional (en ciertas circunstancias), en reducir la recurrencia del prolapso. La malla puede ser útil especialmente cuando se trata de un prolapso de vejiga (cistocele) o de un prolapso de la cúpula vaginal. No hay mucha evidencia de que este procedimiento funcione a largo plazo (más de dos años) y existen algunas potenciales complicaciones que son únicas al uso de implantes sintéticos colocados a través de la vagina (ver la sección de complicaciones).
Existen diferentes opiniones entre cirujanos con respecto a cuándo debe usarse una malla. Algunos prefieren usar las mallas para casos selectos como cuando la cirugía tradicional ha fallado, manejo de un prolapso grande o bien en pacientes que tienen factores de riesgo para recurrir. Algunos otros emplean la malla como manejo inicial sin factores de riesgo particulares. Existe un conceso en el que el uso de mallas debe ser empleada solamente por un especialista que se ha entrenado en realizar estos procedimientos. Antes de la cirugía su médico debe explicarle ampliamente cual es el procedimiento a realizarse, así como las posibles complicaciones, beneficios y alternativas de tratamiento (tanto quirúrgico como médico) para el manejo de su prolapso.
Cuando usted despierte tendrá un suero que le proveerá de líquidos y posiblemente una sonda en su vejiga. A menudo el cirujano colocara un paquete de gasas en la vagina para reducir el sangrado. Tanto el paquete de gasas como el catéter para orinar usualmente son removidas dentro de las siguientes 24 a 48 horas después de la cirugía.
Es normal tener un flujo blanquecino durante 4 a 6 semanas después de la cirugía. Esto es debido a la presencia de las suturas en la vagina, las cuales se absorberán y desintegraran de forma gradual. Si el flujo tiene mal olor contacte a su médico. Usted puede notar un flujo con sangre en la siguiente semana a su cirugía. El sangrado paulatinamente disminuirá y se tornara de color café (sangre vieja). Usted puede ver un poco mas de esta sangre vieja cuando las suturas sean absorbidas y liberen la sangre atrapada en los tejidos.
El porcentaje de éxito varía dependiendo del tipo de prolapso (cistocele vs rectocele, pared vaginal o cúpula de la vagina), la severidad del prolapso y la presencia de factores de riesgo para su recurrencia. Se han reportado porcentajes de éxito con el uso de mallas del 80% al 95%.
- Siempre existen riesgos de complicación como en cualquier otra cirugía. En general las siguientes complicaciones pueden pasar en cualquier cirugía:
- Problemas con la anestesia. Con el monitoreo y los equipo nuevos de anestesia las complicaciones son raras. La cirugía se puede realizar con anestesia regional (epidural o espinal) o con anestesia general; su anestesiólogo discutirá a fondo el tipo que más le conviene.
- Sangrado. No es común presentar sangrado severo que requiera de transfusión sanguínea después de la cirugía vaginal. La colocación de los implantes de malla se asocian a una mayor tasa de sangrado que la cirugía vaginal tradicional de acuerdo a estudios clínicos.
- Infección postoperatoria del sitio quirúrgico. A pesar de que de forma rutinaria se administran antibióticos antes de la cirugía y de todos los procedimientos para mantener el campo quirúrgico estéril, existe un riesgo pequeño de desarrollar una infección de la vagina o de la pelvis. Los síntomas incluyen flujo vaginal con mal aroma, fiebre, dolor pélvico o malestar abdominal. Las mallas modernas empleadas para prolapso raramente se infectan.
- Infecciones de la vejiga (cistitis). Ocurren en cerca del 6% de las pacientes después de una cirugía y son más comunes si un catéter ha sido empleado. Los síntomas incluyen ardor o picazón al orinar, aumento en el número de veces de orinar al día e inclusive sangre en la orina. La cistitis puede ser tratada fácilmente mediante antibióticos.
- Daño a la vejiga urinaria, intestino o vasos sanguíneos. El manejo quirúrgico del prolapso requiere del uso de instrumentos punzocortantes que pasan cerca de órganos vitales como la vejiga, el intestino grueso o vasos sanguíneos que pueden ser lesionados. Cuando la cirugía esta realizada por un cirujano experimentado los riesgos son mínimos. La mayoría de las lesiones, si son identificadas se pueden reparar inmediatamente, aunque en algunos casos cirugías adicionales son requeridas.
Las siguientes son complicaciones que son relacionadas al implante de mallas sintéticas
- Exposición de la malla. Algunas mujeres que se les realiza una cirugía con un implante de malla en la vagina pueden desarrollar exposición de la misma en las paredes de la vagina. Se estima que esto ocurre en un 10 al 15% de las cirugías con uso de mallas. Esto puede provocar molestia especialmente con las relaciones sexuales (para la pareja) y manchado de sangre. La exposición de la malla a través de la piel de la vagina no es una complicación mayor. Si esto ocurre, se puede colocar una crema de estrógeno o si esto falla se puede retirar mediante un procedimiento en el consultorio o cirugía mayor en el quirófano para recubrir o quitar la malla. Esto a veces requiere de uno o más procedimientos quirúrgicos.
- Dolor en la ingle o nalga. Cuando la malla es utilizada para reparar la pared posterior de la vagina algunas personas experimentan dolor en las nalgas en las primeras semanas después del procedimiento. Este dolor mejora con el tiempo y con el uso de analgésicos. Es también común tener ardor rectal o dolor punzante que mejora a corto plazo. Si el dolor es severo o no mejora por favor contacte a su médico. Cuando se emplea una malla para darle soporte al muro de enfrente de la vagina (anterior), los brazos de la malla pasan por la región de la ingle y esto puede causar dolor en la parte interna de la ingle y muslos, pero usualmente es temporal y raramente puede volverse un problema a largo plazo. Si usted sufre de dolor crónico en la pelvis o en la vejiga o si tiene una condición relacionada con dolor-sensitivo como fibromialgia, debe de informar a su cirujano en sus citas previas a la cirugía.
- Constipación. La constipación es un problema a corto plazo después de una cirugía pélvica. Su doctor le puede recetar medicamentos laxantes o que faciliten la evacuación. Trate de mantener una dieta rica en fibra y tome abundante cantidad de líquidos.
- Dolor vaginal crónico y dolor durante las relaciones sexuales. Algunas mujeres pueden desarrollar dolor crónico o molestia en la vagina ya sea al tener relaciones sexuales o de forma constante. A pesar de que se tomen las medidas necesarias para evitar que esto ocurra, algunas veces no se puede evitar. La incidencia de una complicación es baja y puede ocurrir tanto con el uso de mallas, como en cirugía tradicional. El tratamiento de esta condición es terapia conservadora tal como el uso de fisioterapia de rehabilitación del piso pélvico o si esto falla una nueva cirugía.
Usted debería estar en buenas condiciones para realizar actividades ligeras como caminar distancias cortas dentro de las dos primeras semanas después de su cirugía. Le recomendamos evitar cargar cosas pesadas y deportes pesados por lo menos 6 semanas para permitir que las heridas sanen. Se recomienda tomar de 2 a 6 semanas de incapacidad, su médico le puede ayudar en este aspecto dependiendo la actividad que usted desempeñe y el tipo de cirugía que se le practico.
Usted debe de esperar seis o más semanas antes de intentar tener relaciones sexuales. Algunas mujeres encuentran útil el usar un lubricante vaginal después de una cirugía pélvica. Los lubricantes pueden ser comprados en supermercados o farmacias.
Esperamos que esta información le sea útil. Para más información en prolapso, incontinencia urinaria o recuperación postoperatoria por favor visite nuestro sitio de internet www.iuga.org y de un clic en la sección de información para el paciente.
